Diagnose, Therapie & Folgen – Blinddarmentzündung
Starke Bauchschmerzen im rechten Unterbauch führen rasch zum Arzt und dort häufig zur Diagnose ‚akute Blinddarmentzündung‘. Mediziner haben eine Reihe an diagnostischen Möglichkeiten, um die Symptome zu entschlüsseln. Die optimale Therapie für eine akute Appendizitis ist in der Regel die operative Entfernung des Blinddarms. Verpasst der Betroffene den richtigen Zeitpunkt, können lebensbedrohliche Komplikationen auftreten.
Blinddarmentzündung Diagnose
Da eine Appendizitis in den meisten Fällen mit starken Bauchschmerzen im rechten Unterbauch einhergeht und viele Menschen bei diesem Symptom an den Blinddarm denken, sieht der Arzt die Betroffenen relativ früh. Vor der körperlichen Untersuchung wird die genaue Krankengeschichte, die Anamnese, aufgenommen.
Anamnese
Eine wichtige Frage bei der Anamnese (Krankengeschichte) ist, ob der Betroffene eine Wanderung des Schmerzes von der Nabelgegend in den rechten Unterbauch bemerkt hat. Eine Appendizitis kann aber auch weniger typisch ablaufen. Besonders bei Kleinkindern und alten Menschen sind die Schmerzen schlechter zu lokalisieren und oft nicht sehr stark. Nach der Erhebung der Anamnese folgt also die sehr bedeutende körperliche Untersuchung.
Schmerzprovokation
Während der körperlichen Untersuchung gilt die besondere Aufmerksamkeit des Arztes dem Bauch des Betroffenen. Nach Abtasten (Palpation) und Abhören (Auskultation) folgt die Schmerzprovokation an typischen Punkten.
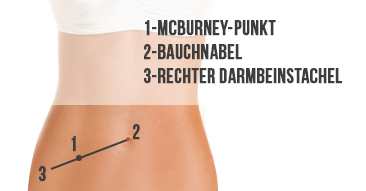
McBurney-Punkt
Der McBurney-Punkt liegt auf dem äußeren Drittel einer gedachten Linie, die zwischen dem rechten vorderen oberen Darmbeinstachel (Spina iliaca anterior superior) und dem Bauchnabel verläuft. Liegt eine Appendizitis vor, kann der Arzt durch Druck auf diesen Punkt Schmerzen auslösen. Er erhält so einen wichtigen Leitbefund.
 Lanz-Punkt
Lanz-Punkt
Ein weiterer diagnostischer Punkt ist der Lanz-Punkt. Er liegt auf dem rechten Drittel einer gedachten Linie zwischen den beiden vorderen oberen Darmbeinstacheln. Über dem Lanz-Punkt wird ebenfalls die Druckschmerzhaftigkeit beurteilt.
Weitere Tests zur Diagnosestellung
Neben den Punkten zur Schmerzprovokation gibt es noch weitere klassische klinische Zeichen, die die Diagnose einer akuten Blinddarmentzündung nahelegen. Viele dieser Zeichen beruhen auf der entzündungsbedingten Sensibilität des Bauchfells.
Blumberg-Zeichen
Dieses interpretiert den Loslassschmerz, der entsteht, wenn der Arzt den Unterbauch auf der linken Seite tief palpiert (eindrückt) und rasch loslässt. Die entstehende Erschütterung des Bauchfells und der empfindlichen Appendix löst den Schmerz aus.
Rovsing-Zeichen
Das Rovsing-Zeichen provoziert Schmerzen durch Ausstreichen des Dickdarmes gegen den Uhrzeigersinn auf den Blinddarm zu.
Douglas-Schmerz
Dieser entsteht bei weiblichen Patienten im rechten Unterbauch, wenn sie rektal oder vaginal untersucht werden.
Psoas-Zeichen
Das Psoas-Zeichen wird durch Strecken des rechten Beins ausgelöst, wenn der Wurmfortsatz als Variante hinter dem eigentlichen Blinddarm hochgeschlagen liegt. Die Appendix liegt in diesem Fall auf dem Iliopsoas-Muskel, daher der Name des Zeichens.
Labor, Vitalwerte und Ultraschall
Nach der körperlichen Untersuchung erfolgt zur weiteren Abklärung eine laborchemische Untersuchung des Blutes. Das Blutbild zeigt meist eine Erhöhung der Leukozyten (weißen Blutkörperchen) über einen Wert von 10000/ul, mit Vermehrung der jungen Leukozyten im Differenzialblutbild (Linksverschiebung). Im Serum ist das CrP (C-reaktives Protein, Entzündungsmarker) circa 12 Stunden nach Krankheitsbeginn erhöht nachweisbar.
Temperaturdifferenz bei den Betroffenen
Bei vielen Betroffenen mit einer akuten Appendizitis ist eine Temperaturdifferenz von einem Grad Celsius zwischen der rektalen und der axillären Messung auffällig.
Ultraschalluntersuchung
Zur weiteren Diagnosesicherung führt der Arzt eine Ultraschalluntersuchung (Sonografie) des Bauches durch. Zusammen mit der klinischen Untersuchung ist die Sonografie die Untersuchung mit der größten Aussagekraft. Mit dem Schallkopf des Ultraschallgerätes wird über dem Punkt des stärksten Schmerzes untersucht.
Eine akute Appendizitis ist im Normalfall für den erfahrenen Untersucher gut zu erkennen. Nur bei atypischen Verläufen einer Blinddarmentzündung werden noch weitere bildgebende Verfahren zur Diagnostik eingesetzt. Bei weiblichen Patienten ist eine gynäkologische Untersuchung empfohlen.
Differenzialdiagnosen
Zu jedem Krankheitsbild gibt es Diagnosen, die teilweise die gleichen oder ähnliche Symptome hervorrufen. Sie werden Differenzialdiagnosen genannt und müssen bei jeder Diagnostik berücksichtigt werden. Zu einer Appendizitis existieren zahlreiche Differenzialdiagnosen, sowohl aus dem chirurgischen Fachgebiet als auch aus der Gynäkologie, der Urologie, der Gastroenterologie und der Lungenheilkunde.
Im Kindesalter werden viele Erkrankungen auf den Bauch projiziert oder finden tatsächlich dort statt. Ähnlich wie eine Appendizitis präsentieren sich die Invagination (eine Einstülpung des Dünndarms), eine Drehung des Darms (Volvulus), simple Verstopfung oder eine Darmgrippe. Auch ein erstes Auftreten von Diabetes mellitus kann starke Bauchschmerzen und eine Abwehrspannung verursachen.
Bei Schulkindern sollte der Arzt an eine Darmgrippe oder Erkrankung durch Würmer denken. Außerdem kommt eine Lungenentzündung (Pneumonie) infrage, die sich im unteren Teil der Lunge, in der Nähe des Bauchraumes, abspielt.
Differenzialdiagnosen ändern sich im Alter
Mit zunehmendem Lebensalter verändern sich die Differenzialdiagnosen. Ab dem frühen Erwachsenenalter spielen Erkrankungen wie Morbus Crohn, Colitis ulcerosa, die Pankreatitis (Bauchspeicheldrüsenentzündung) und der Harnwegsinfekt eine Rolle. Bei Frauen sind zusätzlich gynäkologische Erkrankungen zu beachten, wie die Endometriose im Darm, Ovarialzysten, Eileiterentzündungen und Eileiterschwangerschaften.
Auch starke Menstruationsbeschwerden (Dysmenorrhö) können ein der Appendizitis ähnliches Bild präsentieren. Weiterhin kommen Nierensteine (Urolithiasis), das Meckel-Divertikel (Ausstülpung des Darms als nicht komplettzurückgebildete embryonale Struktur) und der Leistenbruch (Leistenhernie) infrage.
Im Alter kommen Differenzialdiagnosen wie die Divertikulitis (entzündete Darmaussackungen), der Darmkrebs, eine Dickdarmentzündung oder ein Darminfarkt hinzu.
Blinddarmentzündung Behandlung
Steht die Diagnose akute Appendizitis fest, gibt es die offene oder endoskopische Entfernung des Wurmfortsatzes als Verfahren der Wahl. Je früher die Operation erfolgt, desto seltener treten Komplikationen auf. Ist die Entzündung schon weiter fortgeschritten, entscheidet sich der Chirurg zudem meist für eine offene Operation mit Bauchschnitt (Laparotomie).
Offene Appendektomie
Die Bauchdecke wird beim offenen Verfahren mit einem sogenannten Wechselschnitt eröffnet. Der Schnitt verläuft im rechten Unterbauch von rechts oben nach links unten. Nach Eröffnung des Bauchfells (Peritoneum) sucht der operierende Arzt die Appendix auf, bindet die zugehörigen Blutgefäße und die Appendix an der Basis ab und setzt den Wurmfortsatz ab. Die entstandene Öffnung im Darm wird mit einer sogenannten Tabaksbeutelnaht verschlossen. Bestätigt sich die Verdachtsdiagnose Appendizitis während der Operation nicht, wird auch nach einem Meckel-Divertikel gesucht und bei Frauen werden die Eierstöcke und Eileiter kontrolliert. Falls keine andere Ursache für die vorliegenden Symptome gefunden werden kann, wird die Appendix trotzdem entfernt. Es folgt der Verschluss der Bauchdecke und die Einlage einer Drainage, falls die Appendix bereits perforiert war. Im Fall einer Perforation verordnet der behandelnde Arzt zusätzlich eine postoperative antibiotische Therapie.
Den ausführlichen Ablauf einer offenen Appendektomie erreichen Sie über die Seite hier.
Hier finden Sie ausführliche Einzelsequenzen zu den OP-Schritten einer offenen Appendektomie.
Laparoskopische Appendektomie
Bei der minimal invasiven laparoskopischen Entfernung des Wurmfortsatzes (Schlüssellochoperation) wird zunächst ein Blasenkatheter gelegt. Über drei kleine Bauchschnitte werden eine Operationskamera und zwei Arbeitskanäle eingebracht. Der operierende Arzt bläst den Bauchraum mit Druckluft auf, um eine gute Übersicht über das Operationsfeld zu bekommen. Die entzündete Appendix wird aufgesucht, und wie in der offenen Operation entfernt, allerdings über die Arbeitskanäle mit speziellen Instrumenten. Die Operationskamera gewährt einen optimalen Blick in die Bauchhöhle bei sehr geringen Gewebeverletzungen. Somit ist die laparoskopische Variante der Appendektomie deutlich schonender für den Betroffenen als die offene Operation.
Den ausführlichen Ablauf einer laparoskopischen Appendektomie erreichen Sie ebenfalls über die Seite www.webop.de.
Hier finden Sie ausführliche Einzelsequenzen zu den OP-Schritten einer laparoskopischen Appendektomie.
Komplikationen bei Nichtbehandlung
Ein Therapieansatz ohne Operation wird heute nicht mehr verfolgt. Die Gefahr von Komplikationen ist zu hoch und die Operation sehr risikoarm. Die häufigste Komplikation der akuten Appendizitis ist die Perforation des Wurmfortsatzes. Sie betrifft am ehesten Kleinkinder und ältere Leute. Ist die Perforation gedeckt, das heißt, die Öffnung des Wurmfortsatzes liegt zum Beispiel an der Bauchwand an und ist nicht in die Bauchhöhle geöffnet, kann ein Abszess (Eiteransammlung) entstehen. Ist die Perforation offen, entsteht eine ausgeprägte Peritonitis (Bauchfellentzündung).
Die Letalität (Sterblichkeit) für eine offene Perforation liegt bei 1%. Im Vergleich dazu liegt die Letalität bei einer Operation der noch nicht perforierten Appendix unter 0,001%. Eine rasche Diagnose und frühzeitige Operation in den ersten 48 Stunden ist von großer Bedeutung und resultiert in einer sehr guten Prognose für die akute Appendizitis.
